医療体制を整備し、COVID-19を克服せよ ~集団免疫とワクチン・治療薬の最前線~
IL-6遺伝子を発見し全構造を解明するなど、輝かしい業績をあげてきた免疫学者の平野俊夫先生に、新型コロナウイルス感染症を克服するまでの道のりについてご寄稿いただきました。 集団免疫の方策について、また、今どのようなワクチン・治療薬が研究・開発されているのか、最前線の状況を解説。
6月10日発売の『中央公論』7月号に先駆けて、全文公開いたします。
はじめに
読者がこの論考を読んでおられる6月10日には日本はどのような状況になっているだろうか? 新型コロナウイルス感染症(COVID-19)の流行が、緊急事態宣言(5月25日に全面解除)により一定の収束を迎え、ある程度社会生活が戻りつつあることを祈るばかりだ。 2019年12月末に中国・武漢ではじまった新型コロナウイルス感染症との闘いは水際作戦で失敗、パンデミックとなった。この闘いは、100メートル走でも1万メートル走でもなく、フルマラソンであることを改めて認識し、ペース配分を考えないと完走できない。そして、最悪を想定するのが危機管理の原則だ。治療薬やワクチンが開発されない限り、このマラソンレースが2、3年は続くと覚悟を決める必要があり、その間は、全ての社会活動の低下は避けがたい。
医療崩壊を防ぐとともに、市民生活や経済活動をどうするか。また政治のあり方や、子ども達の教育をどうするか。目の前の難局を乗り切るために、国、組織、そして個人のレベルで考え、可能な限り活動を続ける工夫をしながら、行動しなければならない。一刻も早くこの感染症の流行を収束させるためにも、それが何たるかを正しく知る必要がある。本稿では新型コロナウイルス感染症とは何かを考え、その克服の道を検討していきたい(感染者数などの数値は、後の比較のためにも、緊急事態宣言の延長が宣言された5月4日の脱稿時のものとする。数値はworldometerを参照した)。
過去の教訓は活かされたか?
昨年12月末に中国で発生した新型コロナウイルス感染症は、当初、中国政府が情報公開せず、また事態を甘く見ていたこともあり、瞬く間に中国国内に広がった。台湾当局が素早く対応し、WHO(世界保健機関)に報告したにもかかわらず、1月当初はWHOをはじめ、欧米諸国も日本も見通しが甘かった感がある。流行は中国、韓国からヨーロッパ全域に拡大し、イタリアなどでは医療崩壊さえ起きた。そして今やアメリカが世界最大の感染国になり、治療の最前線に立っていたニューヨーク市の医師が自殺してしまうなど、医療現場の悲惨な状況が伝えられている。世界全体の感染者数は5月4日現在、約360万人、死者は24万8000人(致死率7%)となり、わずか1ヵ月程で感染者数が約7倍、死者の数は9倍にまで増加した。2002年のSARSの教訓を活かした台湾や、2012年のMERSの教訓を活かした韓国のように封じ込めに一定の成果をあげた例もあるが、今や世界中にウイルスが拡散し、パンデミックとなった。
日本では1月15日に初めての感染症例が報告され、2月はじめのダイヤモンドプリンセス号での感染騒ぎを経て、2月24日に専門家会議が今後1~2週間が瀬戸際であると発表した。そして政府は全国の学校に休校を要請した。感染爆発にまでは至っていないが、日本でも危機感が募り、4月7日に緊急事態宣言が東京都など7都府県に限定して発出され、4月16日には全国に拡大された。そして5月4日に期限を5月末まで延長することが発表された。あらゆる社会活動が冬眠状態に陥り、経済危機が迫る。
日本では、5月4日現在、感染者数は1万4877人、死者は487人で推移している(致死率3.3%)。感染者数はPCR検査の規模に依存するので海外のそれと必ずしも比較はできないが、人口100万人あたりの日本の死亡者数は4人であり、ベルギーの677人、スペインの540人、イタリアの478人、アメリカの207人と比較しても2桁少ない状況が続いている。医療崩壊が生じていないドイツの82人と比較しても20分の1だ。日本は、政府と国民が一致団結して行っている対策が功を奏しているように見える。一方で、単位人口当たりの死亡者数が少ないのは、まだ解明されていない他の理由によるものかもしれない。また、2010年に出された新型インフルエンザ対策総括会議の報告書に明記されているように、日本にもアメリカのCDC(疾病予防管理センター)などのような危機管理体制が整備されていれば、現在の混乱は回避できたかもしれない。今回こそ必ず教訓を活かして将来の感染症に備えることを肝に銘じるべきだ。
人類と感染症の闘いの歴史
人類の歴史は感染症との闘いの歴史だった。感染症の免疫を持っているか否かが戦争の勝敗や、文明の盛衰に大きな影響を与えたのである。中世ヨーロッパではペストが大流行し、人口の半分近くが死亡し、中世封建体制が崩壊した。16世紀にアステカやインカ帝国がスペイン人によって滅ぼされたが、武力以上に大きな影響を与えたのが感染症に対する免疫の有無だった。ヨーロッパでは天然痘の流行がしばしばあったが、当時北米や南米大陸には天然痘が存在せず、現地の人々には免疫がなかった。インカ帝国を200人たらずのスペイン人兵士が襲撃し、その中に天然痘の罹患者が1人いた。スペイン兵は集団免疫を持っていたため大事には至らなかったが、この1人の罹患者からインカの2000万人にあっという間に天然痘が広がり、半数近くが死亡したのである。インカ帝国は1年でスペインに降伏した。
新型コロナウイルスは、我々に免疫がないという点で、当時のインカ帝国の人にとっての天然痘に相当する(もっとも天然痘の致死率は約50%なのではるかに危険だ)。また、1918~20年に世界的に流行したスペインインフルエンザでは5億人が感染し、5000万人が死亡したと推計されている。スペインインフルエンザでは、収束するまでの2年間に3度の流行の波を繰り返した。最近では2002~03年のSARS、2012~15年のMERSや2009年の新型インフルエンザの流行がある。
ワクチン・治療薬の実現可否で、収束に2、3年かかる可能性も
感染症の流行が収束する条件は集団免疫閾値(Herd immunity threshold)で決まる。これは、ワクチンや自然感染により集団が免疫を獲得する割合のことだ。例えば、1人の感染者から3人に感染する威力があるウイルスの場合、3人のうち2人が免疫を獲得していれば、感染者は増えない。これは3分の2の割合、すなわち67%の人が免疫を獲得するまで感染が広がることを意味している。感染させる威力が小さければ、割合は小さくなる。新型コロナウイルスの威力(基本再生産数、後述)は1.25~2.5人と推定されているので、2.5人とすると60%、1.25とすると20%の人が免疫を獲得するまで感染が広がることを意味する。これはあくまでも特定のウイルスなどの病原微生物に対して免疫が成立するということが大前提で、免疫が成立しないか、成立しても短期間しか持続しないような感染症に対しては適用できない考え方である。
これは以下のような式で表せる。
H=(1-1/R0)×100
H:集団免疫閾値, R0:再生産数〔1人の患者が感染させる人数〕
再生産数には、基本再生産数と実効再生産数がある。 基本再生産数は3つの要素、ウイルスの性質、感染する人の遺伝的要因や生活習慣、そして環境要因や社会習慣などの社会的要因によって決まる。ウイルスが異なれば当然基本再生産数は異なる。例えば、季節性インフルエンザは1.5~2、麻疹(はしか)は12~18と言われている。また同じウイルスでも変異により感染力が増減する。感染様式が飛沫感染か空気感染かでも異なる。感染する人の遺伝的要因や免疫力などの相違も反映される。また、握手やハグ、あるいは土足で家に入るなどの生活習慣などの相違も反映される。これらの要因を総合した結果、特定のウイルスの特定の国や地域での基本再生産数が決まる。当然ながら、同じウイルスであっても、ヨーロッパ人と日本人では遺伝的要因や社会的要因の相違で数値は異なるし、同じ日本であっても、大都市と農村地域では異なることになる。 そしてもう一方の実効再生産数は、前記3番目の社会的要因を政策的に変動させることにより、基本再生産数を人為的に操作した時の数字である。例えば人と人との接触機会を減らすなどの社会距離戦略(Social distancing)を取り、新たな社会環境を一時的に作り出した時の基本再生産数と考えてもよい。
麻疹は、乳幼児にワクチンを接種、または自然感染して免疫を得ることで集団免疫が成立し、大流行を防いでいる。ワクチン接種と自然感染の両方を併せて集団免疫閾値を獲得すると感染は広がらずに収束に向かうことになる。しかし新型コロナウイルスに対するワクチンが存在しない状況では、20~60%の人が自然感染して免疫を獲得しなければ収束に向かわないことになる。
感染収束までに要する期間は単純ではなく、様々な要因に依存する。医療崩壊を抑えながらどの程度の社会距離戦略を、どの程度の間隔と頻度で行うか。BCG接種などの影響による自然免疫がどの程度感染防御や重症化防止に関与しているか。さらに、遺伝要因や社会的要因など様々な不確定要素に依存している。現状のように、ワクチンをはじめ画期的な治療薬や医療技術なしでの収束には少なくとも2、3年はかかる可能性がある。しかも日本だけ収束しても世界で収束していなければ、海外からの第2波が日本を襲う。
集団免疫と社会距離戦略
スウェーデン政府の「感染拡大を前提として集団免疫を達成することにより感染流行を収束させる」という方針が世界から注目を浴びている。市民の行動規範を信用することにより、経済活動などの社会活動を原則として政府主導では制限せず感染流行を収束させる方式で、中国が実施した極端な都市封鎖や、それとは程度の差はあるが欧米や日本に見られる政府主導の社会活動の制限政策とは対極をなす。
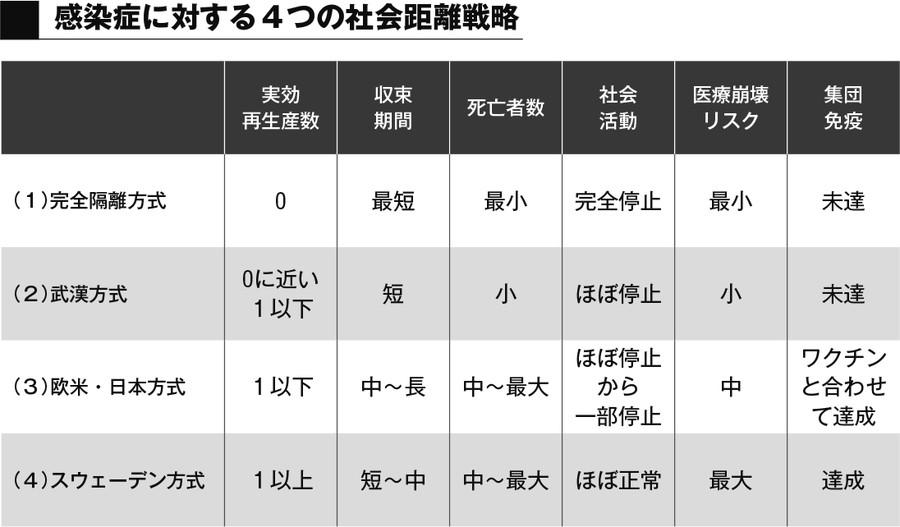
周知の通り中国、または欧米や日本は、都市封鎖や、外出規制や在宅勤務など、人と人の接触機会を減らす社会距離戦略により、実効再生産数を1以下に誘導して感染を収束させる戦略を取ってきた。一方、スウェーデンは実効再生産数を積極的に1以下にする政策は取らず、国民の意識に基づく行動に委ねる。言い換えれば、社会距離戦略を国主導で行うか、国民主導で行うかの違いとも考えられる。社会距離戦略は以下のように大きく4つに分類できる。
(1)完全隔離方式
社会距離戦略を極端に強め、1人1人を完全に隔離してしまう(実効再生産数ゼロ)方式。感染流行は非常に短時間で収束し、死亡者数は最小限に収まる。
(2)武漢方式
実効再生産数を1以下で限りなくゼロに近づけることを最優先して行う方式。これは中国・武漢で行われた完全なる都市封鎖に当たる。この政策によりウイルスの拡散を減らし、比較的短時間で流行を収束させることが可能となる。
(3)欧米・日本方式
程度こそ異なるが、欧米や日本で取られている方式。実効再生産数を1以下にするのを目的として社会距離戦略を行い、感染拡大が弱まれば医療崩壊が生じない程度に緩和し、状況により再び強化する。これをワクチンや治療薬が開発されるまで継続する。比較的長期化する。
(4)スウェーデン方式
早期に集団免疫閾値が達成できるように、実効再生産数を1以下にするための積極的政策介入をしない方式。市民に対して自主的に社会的距離をとる行動を求める。
感染症対策に限定すれば(1)の方式はもっとも効果的だが、社会生活や家族生活が完全に停止することを意味するので、実現は不可能だ。
また(1)と(2)の方式では集団免疫を獲得できないので、一旦収束しても、外国など他の地域からの第2波の感染を防ぐことはできない。武漢では初期対応を誤り医療崩壊が生じて多くの犠牲者が出たが、その後は(2)の方式により短期間で収束させた。
(3)の方式は、ワクチンや治療薬ができるまで時間稼ぎをしながら犠牲者を可能な限り少なくできるが、社会活動に与えるマイナスの影響が長期化する。またワクチン開発と併せて集団免疫の獲得が可能となる一方で、社会距離戦略の実行の判断を誤ると、感染者数が急激に増え医療崩壊により死者の数が増える結果になる。イタリアやアメリカのニューヨーク市でこの医療崩壊が生じている。日本は政府による要請というもっともゆるい社会距離戦略を取りながら、5月4日現在では医療体制のキャパシティ以内に感染者の数を抑えている。
(4)のスウェーデン方式は、最大の目的を集団免疫閾値達成に定めて、社会活動を保ちながら短期間で感染症を収束させるという方式だ。しかし短期間に多くの死亡者が出ることにより世間の批判が噴出するリスクと、一歩間違えば医療崩壊に伴い多数の犠牲者を出すリスクが高い。一方で医療体制が十分なら、死者数は感染症本来の致死率の範囲内に収まる可能性が高い。スウェーデン方式はハイリスク、ハイリターンであると言える。
スウェーデンにおける人口100万人あたりの死亡者数は265人で、致死率(感染者が死亡した割合)は12%だが、隣国のデンマークでは、84人と5.1%、フィンランドでは42人と4.4%である。また、医療体制が優れているとされている(3)の戦略をとっているドイツでは82人と4%だが、医療崩壊が生じたイタリアでは478人と14%だ。また医療崩壊が生じているニューヨーク市では、1256人と7.6%だ。ちなみに日本では4人と3.3%だ。スウェーデンでは単位人口当たりの死者数や致死率が高いので、すでに医療崩壊が発生しているという見方もあるが、そうではなく、将来発生すると予想される死者数が単に前倒しで発生しているだけだと考えることもできる。
検査体制を整え、1日も早い実態解明を
世界の人口を計算単純化のため70億人、日本を1.2億人とする。基本再生産数を2.5とすると世界で42億人、日本では7200万人が感染しなければ収束しないことになる。もし、何も対策をせず、現時点の推定致死率(世界:7.0%、日本:3.3%)を基に単純計算すれば、世界で約2.9億人、日本で約240万人が犠牲になることになる。果たしてそうだろうか?
現在、各国でPCR検査を行いその感染者数が報告されているが、PCR検査は無症状の感染者も含めて検査しているわけではないので、実際の感染者数はそれより多いと考えられる。また、現在の抗体検査では普通のコロナウイルスによる風邪にも反応するなど、必ずしも新型コロナウイルスだけに反応する保証はない。それでも、アメリカなどで予備的に行われた抗体陽性者の割合から推定すると、実際の感染者数は、PCR検査で確定された数の10倍以上存在すると考えられている。この結果を参考にすると、感染者数は10倍以上になるので、致死率は10分の1以下となり、日本のそれは0.33%となる。その結果、予想される死者の数は世界で2900万人、日本で24万人以下となる。さらに、もし実際の感染者数が20倍なら予想死者数はさらに半減する。
ここまでの数字は、先述の通り新型コロナウイルスの基本再生産数を2.5として推定した数字である。しかし、もし基本再生産数が1.25で、実際の感染者数をPCR検査で算出された感染者数の20倍と仮定とすると、感染者数は世界で14億人、日本では2400万人となり、死亡者数は世界で480万人、日本で約4万人と推定値も下がる。後述するように、日本の死亡者の数はさらに少なくなるかもしれない。
ニューヨーク市では、社会距離戦略のもとに、感染流行はピークを過ぎて収束に向かっている。4月27日の記者会見でクオモ知事は、抗体検査の結果ニューヨーク州全体で15%、ニューヨーク市内では25%が感染していると述べた。抗体検査にはその正確性にまだ問題があるかもしれないが、集団免疫の成立(20~60%)に近づきつつあることを意味している。
さらに、医療崩壊していないドイツと日本を比較すると、致死率はほぼ同じだが、ドイツでの流行は日本より遅れて始まったにもかかわらず日本の感染率はドイツの20分の1だ。すなわち、日本の方が感染しにくいことを意味している。しかし、PCR検査数が少ないので感染率が実際よりも低くなっているだけかもしれない。そして検体数を増やした時に、ドイツ並みに日本の感染率が上がったとすると、逆に致死率はドイツの20分の1以下となり、日本人は重症化しにくいということになる。
感染しにくい理由としては、日本で流行しているウイルスは感染力が弱い、日本人は遺伝的要因や生活習慣要因でアンジオテンシン変換酵素2(ACE2)受容体などの発現が少なく感染しにくい、社会慣習の違いで社会距離が大きい、などの要因が考えられる。また重症化しにくい理由としては、日本のウイルスは弱毒性である、遺伝的要因や食などの生活習慣、あるいはBCG接種などの自然免疫力などにより、日本では感染してもウイルスに対する抵抗性が強く重症化しにくいなどの要因が考えられる。
感染しにくいのか、重症化しにくいのか、あるいは両方の要因が交じり合った結果なのかは、PCR検査を増やすか、無作為抽出抗体検査により感染率を正確に調べることによって判明するはずだ。感染しにくいということは基本再生産数が低いということであり、ドイツよりも感染割合が少ない状態で収束することになる。また、致死率が低ければ、当然医療崩壊のリスクも低く、最終的な死亡者の数も少なくなる。日本では医療体制を整えながら、社会距離戦略を緩和し、社会活動をもっと早く正常化に近づけることが可能かもしれない。
このように、再生産数や致死率によって推定される死亡者数も大きく変わる。現在、日本における感染率は不明で、致死率の予測も不正確だ。登山で言えば現在何合目にいるのかがわからない状況のため、有効な対策も出口戦略も見えてこない。実態を正確に把握する必要があり、1日も早く全国的な無作為抽出による抗体検査が必要だ。
またPCR検査においても、手間暇かかる鼻腔粘膜から綿棒で検体を採取する方法から、唾液に替えるとともに、現在の手作業から全自動の機器態勢に速やかに変えなければならない。さらに補完として、抗原検査の導入が望まれる。抗原検査の感度はPCR検査より劣るが、ウイルス抗原を免疫学的手法で検出することで簡易にウイルスの存在を検出可能である。
日本でも6月10日の時点でPCR検査や抗体検査の態勢が整い、実態がより正確に判明していることを期待する。いや実現していなければ日本の未来は暗い。
医療体制整備は出口戦略の要
どのような社会距離戦略を取るかは、それぞれの国の事情によるところが多く、また、感染症対策と社会活動はトレードオフの関係にあるので、どの戦略が優れているか一概には言えない。しかし共通して重要な点は、医療体制の整備である。仮にキャパシティが無限大であれば、どの戦略を選択しても医療崩壊に至ることはない。医療体制のキャパシティは、医療機関や医療関係者の量や質、医療レベル、そして医療機関と行政との連携の質に依存する。日本は、穏やかな社会距離戦略で感染拡大のスピードを抑制し時間を稼ぎながら、医療体制を整備し、ワクチンや治療薬の開発を進める戦略だ。しかし、医療体制や検査体制を整えるスピードがあまりにも遅い。医療体制のキャパシティを増強することこそが、緊急事態からの出口戦略そのものであると発想を転換し、医療体制と検査体制強化に全力投球すべきである。
仮に3年間で日本の人口の20%の2400万人が感染し、その20%が重症化し、その50%がICUを必要とするなれば、ICUが必要な患者数は240万人になる。ICU1床で3年間に平均40人の重症患者を治療できるとすると、ICUが6万床あれば良いことになる。現在日本にはICUが約6000床ある。ドイツでは、感染症対策としてICUを40%増やした結果、4万床となった。ドイツの人口は約8000万人で、日本の人口に換算すると6万床に相当するので決して不可能な数字ではない。前述したように、日本人は重症化しにくい可能性もあるので6万床までは必要でないかもしれない。ICUで治療ができる十分な医療体制が整っていれば、安心して社会活動を正常に戻すことも可能となる。
極端な例を示したが、医療体制の整備が出口戦略の鍵となることを強調したい。感染症との闘いは2、3年続く長期戦であると考えると、医療体制のキャパシティを少しでも増強すべく、国、都道府県と、医療機関や検査機関、医師会や看護師会との連携と協調が欠かせない。これに加えて、医療の質を上げることができれば、飛躍的に医療体制の強化が可能となる。社会活動の正常化や経済の立て直しに向けての最善の策は医療体制強化であり、これに全力投球すべきだと考える。
ワクチン開発は集団免疫獲得と医療体制増強の要。しかし......
ワクチンの開発が実現すれば重症者が減り、相対的に医療体制が強化される。集団免疫の獲得が容易になり、感染拡大はすみやかに収束する。また、治療薬が開発されれば重症化率と致死率が下がり入院期間も短くなるので、その影響力は季節性インフルエンザ並みになる可能性がある。
ワクチンや治療薬を開発するには、ウイルスの正体を理解しなければならない。ここで改めて、新型コロナウイルスの正体に迫りたい。
一般的な風邪を引き起こすコロナウイルスには4種類あることが明らかになっている。また、これまでの研究から、SARSウイルス(SARS-CoV)や、MERSウイルス(MERS-CoV)は、コロナウイルスの仲間であることがわかっている。これらウイルスの遺伝子情報があったことで、2019年の年末に中国で発生した原因不明の重症肺炎を引き起こすウイルスが、RNAウイルスであるコロナウイルスの仲間、SARS-CoVやMERS-CoVと似ていることがわずか2ヵ月以内という歴史的とも言える短期間に明らかになった。WHOはこのウイルスを「SARS-CoV-2」と命名し、これによって引き起こされるウイルス感染症を「2019年新型コロナウイルス感染症(COVID-19)」と命名した。SARS-CoV-2の遺伝子はSARS-CoVと約80%、MERS-CoVとは約50%似ている。また、コウモリのコロナウイルスと約90%似ているため、コウモリ由来と考えられている。これほど迅速にウイルスが解明されたのは、以前の研究成果が素早く生かされたためで、20世紀には考えられなかったこと。医学や科学技術の進歩の賜物である。
新型ウイルスの遺伝子情報が早期に得られたので、ワクチン開発も非常に早く開始できた。しかし、ワクチン開発には安全試験や有効性の試験が必要で、少なくても1~3年、場合によっては5~10年を要すことも珍しくない。有効性や副作用の面で問題が生じることもあるので、各種の方法で推進することが必要だ。現在、欧米や中国、そして日本で様々な研究機関や製薬企業がワクチン開発に取り組んでいる。早ければ2021年はじめにワクチンが完成する可能性もあるが、決して予断を許さない。というのも、麻疹や風疹のように一度罹患すれば、または一度ワクチンを接種すれば長期間再感染しないものもあれば、ノロウイルスのように短期間に再感染するものもある。つまり、免疫がどのくらい持続するかはウイルスによって異なるのだ。またデング熱やSARSウイルスなどでは、抗体が逆にウイルス感染を促進する現象が報告されている。よって、新型コロナウイルスの免疫がどのように成立し、どのくらい持続するかは、今のところ不明点が多い。1日も早く有効なワクチンが開発されることを願ってやまないが、ワクチンどころか、集団免疫も成立しない最悪の事態も考えておかなければならないだろう。
治療薬は現状打破の有効手段であり、最後の砦
新型コロナウイルスに対する免疫が成立しても、一過性で長続きせず、集団免疫もワクチン開発も不可能となった時、最後の砦は治療薬である。また、この感染症の80%が無症状か軽症ですむことを考えると、致死的な急性呼吸器不全に至る重症肺炎を防ぐ有効な治療薬の開発が社会距離戦略を緩和し、社会活動を正常に戻すためにも大きな力となる。
SARSウイルスが細胞に感染する(細胞に侵入する)には、細胞表面にあるACE2というタンパク分子に結合する必要があること(このようなタンパク分子をウイルス受容体と呼ぶ)、さらにACE2に結合するウイルス蛋白であるスパイク分子が細胞表面にあるタンパク分解酵素(TMPRSS2)で切断される必要があることがこれまでの研究でわかっていた。これらに基づき、新型コロナウイルスもACE2を受容体として、TMPRSS2依存的に細胞に感染することが超スピードで3月には明らかになった。これらの研究成果は治療薬開発の重要な基礎となっている。
治療薬は大きく分けると2種類に分類可能である。 1つはウイルスの増殖や細胞への感染などを阻害する抗ウイルス薬だ。新型コロナウイルスはRNAウイルスであることが明らかになっている。同じくRNAウイルスであるインフルエンザの治療薬として開発された ファビピラビル(商品名アビガン)や、やはりRNAウイルスであるエボラ出血熱の治療薬として開発されたGS-5734(同レムデシビル)などはRNAの増幅を阻害することにより新型コロナウイルス増殖を抑制することが期待されている。また膵臓炎の薬として開発されたTMPRSS2の阻害薬であるナファモスタット(同フサン)やカモスタット(同フオイパン)はウイルスの細胞侵入を阻害することが期待されている。これらの抗ウイルス薬は感染初期から中期に効果が期待できるが、後期に発生する急性呼吸器不全を伴う重篤な肺炎にはあまり期待できない。しかし、これらの候補治療薬が有効であれば重症者の数は減り、致死率も下がるだろう。
もう1つは、致死的な呼吸器不全に至る「重篤肺炎」に対する治療薬だ。新型コロナウイルス感染症では、感染者の約20%が重症の肺炎になる。さらに重症肺炎になった患者の30~40%が急性呼吸器不全を伴う重篤な肺炎に陥り死に至る。時には全身の臓器が機能不全に陥る多臓器不全も生じる。もし致死的な急性呼吸器不全を阻止できれば、致死率は低下する。
急性呼吸器不全や多臓器不全になると、これらの臓器の細胞が破壊される結果、呼吸器機能や腎臓機能などが失われる。このような重篤な肺炎は、新型コロナウイルスが引き金となってはいるが、実はウイルス自身が引き起こしているのではなく、体の免疫応答の暴走で起こる自己破壊的な現象である。これはウイルスなどに対して感染防御に働いているタンパク質サイトカインの1種であるインターロイキン6(IL-6:Interleukin-6)などの様々な免疫応答制御分子が爆発的に産生されるサイトカインストーム(サイトカインの嵐)により、患者自身の肺組織を自己破壊する現象だ。したがって前記の抗ウイルス薬は有効ではない。
私自身は、1986年にIL-6を発見し、以来34年にわたりIL-6の作用の仕組みや、IL-6の異常でなぜ関節リウマチなどの自己組織破壊的な炎症性疾患が発症するのかを研究してきた。そして、IL-6が増幅される仕組みを解明し、このIL-6増幅回路(IL-6アンプ)の異常により関節リウマチなどの炎症性疾患が発症することを明らかにした。こうして、IL-6阻害薬のトシリズマブ(同アクテムラ)が関節リウマチに効果がある医学的根拠を明らかにしたのだ。関節リウマチは関節でIL-6アンプがじわじわと長期間にわたり活性化されている状態である。長年積み重ねてきたこれらの基礎研究の結果から、新型コロナウイルス感染症に見られる重篤な肺炎は、IL-6アンプの活性化が爆発的に肺で生じることによりIL-6をはじめ様々な炎症性サイトカインが過剰に産生されて引き起こされるサイトカインストームであることを提唱した論文を4月にアメリカの免疫学雑誌である『Immunity』に発表した。
白血病の治療にCAR-T療法と呼ばれる非常に優れた治療方法があるが、この治療における重篤な副作用はサイトカインストームで生じることがすでに明らかになっている。特筆すべきことは、IL-6の作用を阻害する抗体医薬であるトシリズマブがCAR-T治療の副作用であるサイトカインストームに対して有効であるということだ。したがって、新型コロナウイルス感染症に見られる重篤肺炎はトシリズマブなど、IL-6の作用を阻害する薬剤で治療できる可能性がある。すでにアメリカや日本でトシリズマブをはじめ複数のIL-6阻害薬の臨床試験が進行中だ。これが有効であれば、重症肺炎で死亡する感染者の数は減り、新型コロナウイルス感染症はインフルエンザ並みの感染症になる可能性もある。
地球市民として連帯と協調を
繰り返しになるが、目の前の医療体制のキャパシティを早急に引き上げ、検査体制を整備することが必要だ。ワクチン開発や治療薬の開発も国を挙げて全力投球しなければならない。財源と人材を医療体制を整えることに集中的に投資することが暗夜を切り抜ける最善の方策であり、正道である。
また、2009年の新型インフルエンザの教訓を十二分に活かせなかったことを猛省し、将来の新たな感染症はもちろん自然災害や放射線災害に備えるために、これらを一元管理する危機管理センター(仮称)を、今度こそ実現しなければならない。
今回の未知の感染症に対してわずか2、3ヵ月以内という歴史的スピードでウイルスの正体やその感染の基本的な仕組みが明らかにでき、ワクチン開発や治療薬開発の道筋ができたのは、過去の基礎研究の積み重ねがあったからである。引き続きウイルス学や免疫学などの基礎研究を強化して、将来の未知の感染症などに備えなければならない。
18世紀に、産業革命からスタートし、世界大戦を2度も経験した時代が終焉を迎えつつある。それは成長神話に基づく経済至上主義の時代であった。究極までに環境と生物多様性を破壊してきた時代であった。新型コロナウイルスは数百年に1度訪れる歴史の転換点を私たちに提示し、新しい時代の扉を開こうとしている。
経済至上主義から持続可能な社会への転換を図らなければならない。企業も社会あっての存在であることを自覚し、利他の精神のもとに公共の福祉に今まで以上に貢献すべきだ。感染症はもちろんのこと、環境や生態系の破壊を防止することを真剣に考えなければならない。また、科学技術を基に、持続可能な社会を構築していかなければならない。
今回の新型コロナウイルス感染症は、いみじくも私たちに、「世界は一つである」こと、「国境はないこと」を教えてくれた。最近芽生えつつある、グローバル化から一国主義、協調から対立へ、信頼から疑心暗鬼への流れに新型コロナウイルスは警鐘を鳴らしている。世界が協調しなければ、新型コロナウイルス感染症を克服することはできない。 「地球市民」としての自覚と、「相手の立場を尊重し、信頼し、助け合う、連帯と協調の精神」が重要である。
(『中央公論』2020年7月号から先行公開)
1947年大阪府生まれ。72年大阪大学医学部を卒業し、73年米国国立衛生研究所(NIH)に留学。大阪大学医学部教授、同大学医学部長、大阪大学総長を歴任。2016年より現職。1986年にIL-6遺伝子を発見し全構造を解明。IL-6シグナル異常で慢性炎症性疾患や自己免疫疾患が発症する機序などを明らかにした。スウェーデン王立科学アカデミー・クラフォード賞、日本国際賞を受賞。






